Apnea ostruttiva del sonno: Cause, trattamenti e rischi per la salute
Pubblicato:
L'apnea ostruttiva del sonno (OSA) è un disturbo prevalente e potenzialmente grave che si manifesta con ripetuti episodi di ostruzione parziale o totale delle vie aeree superiori durante il riposo, causando una respirazione disarticolata. Questa condizione colpisce milioni di persone in tutto il mondo, causando un'eccessiva sonnolenza diurna, una riduzione della qualità della vita e un aumento del rischio di malattie cardiovascolari. In questo blog post completo, approfondiremo le cause e i livelli di gravità dell'OSA, facendo luce sulla sua prevalenza tra i diversi gruppi demografici.
Indice:
- Capire l'apnea ostruttiva del sonno
- Cause dell'apnea ostruttiva del sonno
- La prevalenza dell'apnea ostruttiva del sonno
- La prevalenza dell'apnea ostruttiva del sonno
- Opzioni di trattamento per l'apnea ostruttiva del sonno
- Terapia a pressione positiva continua delle vie aeree (CPAP)
- Interventi per la perdita di peso per i pazienti diabetici con OSA
- L'impatto dell'apnea ostruttiva del sonno sulla salute cardiovascolare
- Domande frequenti in relazione all'Apnea Ostruttiva del Sonno
- Apnea ostruttiva del sonno (OSA)
- Fattori di rischio dell'OSA
- Rischi per la salute associati all'OSA
- Diagnosi di OSA
- Opzioni di trattamento dell'OSA
Esploreremo anche le varie opzioni di trattamento disponibili per le persone che soffrono di OSA, comprese le misure comportamentali per i casi lievi e le terapie avanzate come i dispositivi a pressione positiva continua delle vie aeree (CPAP). Inoltre, discuteremo l'importanza degli interventi di perdita di peso nella gestione dell'apnea ostruttiva del sonno tra i pazienti diabetici e sottolineeremo l'impatto che l'OSA non trattata può avere sulla salute cardiovascolare.
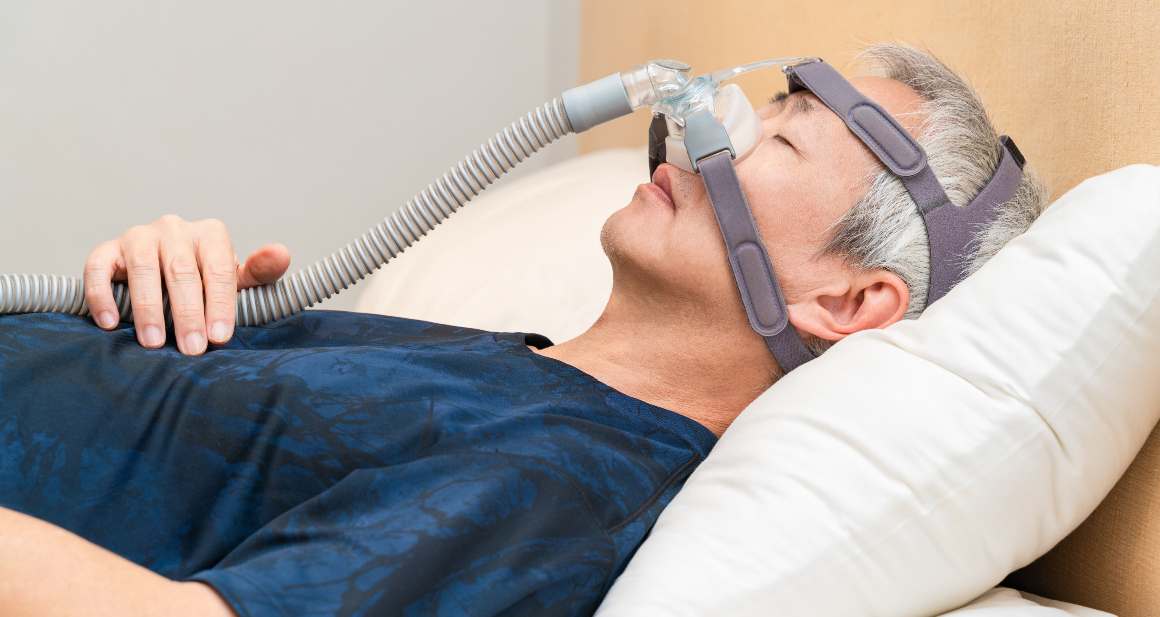
Capire l'apnea ostruttiva del sonno
A causa delle sue manifestazioni diverse e poco appariscenti, l'OSA è un disturbo diffuso che può avere gravi ripercussioni metaboliche e cardiovascolari. Si verifica quando i muscoli della gola si rilassano, causando un blocco parziale o completo del flusso d'aria durante il sonno. Milioni di persone soffrono di OSA, ma spesso non viene rilevata a causa di segni lievi come affaticamento durante il giorno, emicranie mattutine e russamento.
Cause dell'apnea ostruttiva del sonno
La causa principale dell'OSA è il rilassamento dei muscoli delle vie aeree superiori durante il sonno, con conseguente ostruzione che impedisce la normale respirazione. Diversi fattori contribuiscono a questo rilassamento muscolare, tra cui l'obesità, il consumo di alcol prima di andare a letto, il fumo, la storia familiare di OSA o di altri disturbi del sonno, la congestione nasale o anomalie anatomiche come le tonsille ingrossate.
Apnea ostruttiva del sonno lieve e grave
- OSA lieve: le persone con apnea ostruttiva del sonno lieve sperimentano da cinque a 14 episodi all'ora in cui la respirazione si interrompe per almeno dieci secondi ogni volta. I sintomi possono includere russamento occasionale e disturbi del riposo notturno, ma in genere sono meno evidenti di quelli avvertiti dalle persone con casi più gravi.
- OSA grave: i casi più gravi comportano frequenti pause nella respirazionea€"30 volte all'ora o piùa€"e comportano una significativa privazione di ossigeno durante la notte. Questo livello comporta seri rischi per la salute, come malattie cardiache,ictus, insufficienza cardiaca e malattie cardiovascolari. I pazienti affetti da OSA grave possono anche sperimentare un'estrema sonnolenza diurna, rendendo difficile il funzionamento durante il giorno.
La diagnosi di OSA può essere fatta attraverso un test di apnea del sonno a domicilio o un pernottamento in un centro del sonno, dove i medici possono monitorare la respirazione e altri fattori fisiologici durante il riposo.
La prevalenza dell'apnea ostruttiva del sonno
Con l'aumento dei tassi di obesità a livello globale, aumenta anche la prevalenza dell'OSA. In Europa, uno studio ha rilevato che circa 1.152.539 persone sono state trattate per l'OSA con la terapia CPAP in un solo anno - indicando il suo impatto diffuso sui sistemi sanitari(fonte). L'obesità è un fattore che contribuisce in modo significativo, a causa dell'eccesso di tessuto adiposo intorno al collo e alla gola, che porta all'ostruzione delle vie aeree.
Differenze di genere nella prevalenza
Uomini: Gli uomini hanno maggiori probabilità rispetto alle donne di sviluppare l'apnea ostruttiva del sonno, a causa delle differenze ormonali e dei fattori anatomici, come la maggiore circonferenza del collo e le vie respiratorie più strette.
Donne: Le donne tendono ad avere tassi più bassi di OSA in generale, ma sono più a rischio dopo la menopausa, quando i livelli ormonali cambiano in modo significativo.
La prevalenza dell'apnea ostruttiva del sonno
Con l'aumento dei tassi di obesità a livello globale, aumenta anche la prevalenza dell'apnea ostruttiva del sonno (OSA). In Europa, uno studio ha rilevato che circa 1.152.539 persone sono state trattate per l'OSA con la terapia CPAP solo in un anno - indicando il suo impatto diffuso sui sistemi sanitari. Comprendere i fattori che contribuiscono e le differenze di prevalenza tra le varie popolazioni è essenziale per affrontare questo crescente problema di salute.
L'obesità come fattore di rischio
L'obesità, in particolare l'obesità centrale caratterizzata da un eccesso di grasso addominale, è stata identificata come un importante fattore di rischio per lo sviluppo dell'apnea ostruttiva del sonno. L'accumulo di tessuto adiposo intorno al collo può causare il restringimento o l'ostruzione delle vie aeree superiori durante il sonno. Secondo una ricerca pubblicata su Sleep Medicine Reviews, si stima che il 60-90% degli adulti con OSA sia obeso.
- Un IMC maggiore può aumentare il rischio e aggravare l'OSA.
- Perdere peso può migliorare significativamente o addirittura eliminare i sintomi associati alla respirazione disturbata dal sonno.
- Mantenersi attivi e seguire una dieta equilibrata sono essenziali per evitare malattie come l'OSA, che possono essere collegate all'obesità.
Differenze di genere nella prevalenza
Oltre all'obesità, il sesso gioca un ruolo significativo nel determinare la predisposizione all'apnea ostruttiva del sonno. I maschi sono più inclini all'OSA rispetto alle femmine, con una prevalenza stimata da due a tre volte superiore. Questa disparità può essere attribuita a diversi fattori:
- Gli uomini tendono ad avere una circonferenza del collo più grande e una maggiore deposizione di grasso intorno alle vie aeree superiori, aumentando il rischio di sviluppare l'apnea del sonno.
- Le differenze ormonali tra uomini e donne possono anche contribuire alle variazioni nella prevalenza dell'OSA. Ad esempio, si ritiene che gli estrogeni proteggano dal collasso delle vie aeree durante il sonno.
- Le donne in postmenopausa, a causa dei cambiamenti ormonali legati all'età, hanno un rischio maggiore di sviluppare l'OSA rispetto alle donne in premenopausa.
In conclusione, è essenziale che gli operatori sanitari e gli individui riconoscano la crescente prevalenza dell'apnea ostruttiva del sonno come un serio problema di salute pubblica. Comprendendo i fattori che contribuiscono, come l'obesità e le differenze di genere, si possono sviluppare interventi mirati per i soggetti a più alto rischio - riducendo in ultima analisi le complicazioni sanitarie associate, come l'eccessiva sonnolenza diurna, l'insufficienza cardiaca e le malattie cardiovascolari nei pazienti che soffrono di questo disturbo comune.
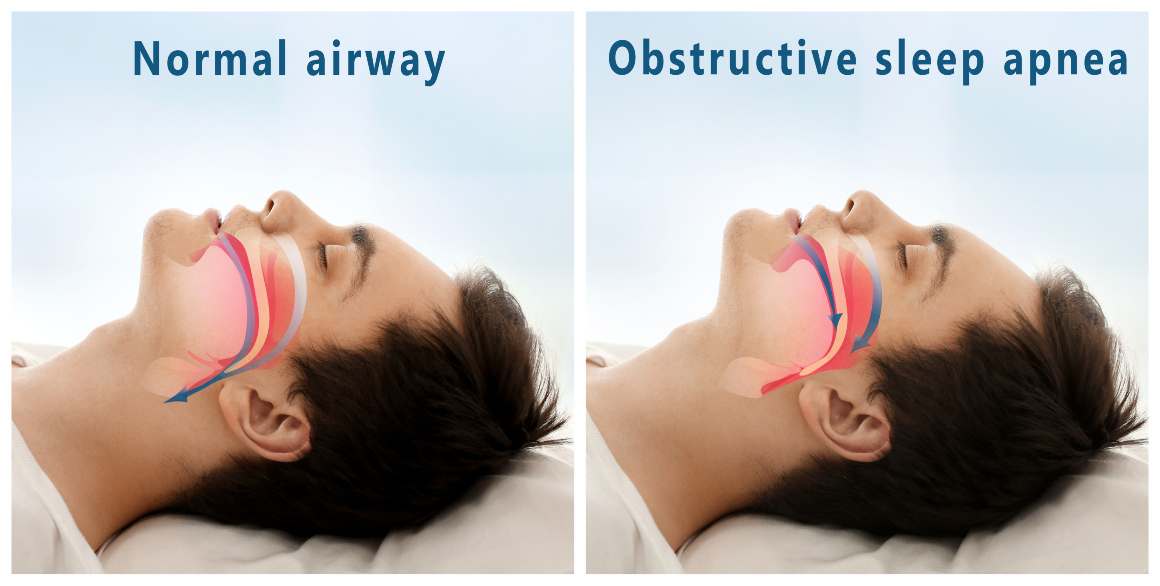
Opzioni di trattamento per l'apnea ostruttiva del sonno
A seconda della gravità e delle esigenze individuali, le opzioni di trattamento vanno dai cambiamenti dello stile di vita, come la perdita di peso e l'esercizio fisico, agli interventi medici, come i dispositivi di pressione positiva delle vie aeree o le procedure chirurgiche. La diagnosi precoce e la gestione appropriata sono fondamentali per ridurre i rischi per la salute associati all'OSA non trattata.
Misure comportamentali per i casi lievi
Nei casi lievi di OSA, semplici misure comportamentali possono essere sufficienti per alleviare i sintomi e migliorare la qualità complessiva del sonno. Alcune strategie efficaci includono:
- Mantenere un peso corporeo sano attraverso la dieta e l'esercizio fisico.
- Evitare il consumo di alcolici vicino al momento di andare a letto, poiché rilassa i muscoli della gola.
- Dormire sul fianco anziché sulla schiena per evitare l'ostruzione delle vie respiratorie.
- Praticare una buona igiene del sonno, stabilendo schemi di sonno regolari e creando un ambiente di sonno confortevole.
Dispositivi a pressione positiva delle vie aeree (PAP)
La terapia a pressione positiva continua delle vie aeree (CPAP) è considerata l'opzione di trattamento gold standard per i pazienti con OSA da moderata a grave. Queste macchine funzionano erogando un flusso d'aria continuo attraverso una maschera indossata sul naso o sulla bocca durante il sonno, mantenendo aperte le vie aeree superiori e prevenendo gli episodi di interruzione della respirazione.
Oltre alla terapia CPAP, sono disponibili altri tipi di dispositivi PAP, a seconda delle preferenze o delle esigenze specifiche del paziente:
- Bilevel Positive Airway Pressure (BiPAP): questo dispositivo PAP offre due livelli di pressione distinti - più alto durante l'inspirazione e più basso durante l'espirazione, rendendolo più confortevole per alcuni pazienti.
- Servoventilazione adattiva (ASV): un dispositivo PAP avanzato che regola continuamente i livelli di pressione in base ai modelli di respirazione del paziente, adatto a chi soffre di apnea centrale del sonno o di sindrome da apnea del sonno complessa.
Apparecchi orali che tengono la mascella in avanti durante il sonno
I dispositivi di avanzamento mandibolare (MAD) sono apparecchi orali su misura, progettati per tenere la mascella inferiore in avanti durante il sonno. Questo aiuta a mantenere aperte le vie respiratorie, impedendo alla lingua di ricadere nella gola. I MAD possono essere un'efficace opzione di trattamento alternativo per i casi di OSA da lieve a moderata, nei pazienti che non tollerano la terapia CPAP o che preferiscono un approccio meno invasivo.
Opzioni di modifica chirurgica
In alcune situazioni, gli interventi chirurgici possono essere necessari per trattare efficacemente l'OSA. Alcune procedure comuni includono:
- Uvulopalatofaringoplastica (UPPP): procedura che rimuove il tessuto in eccesso dal palato molle e dall'ugola per allargare le vie aeree superiori.
- Tonsillectomia e/o adenoidectomia: la rimozione delle tonsille e/o delle adenoidi se contribuiscono all'ostruzione delle vie aeree durante il sonno.
- Avanzamento del genioglosso (GA): un intervento chirurgico che riposiziona in avanti una parte dell'attaccatura del muscolo della lingua, aumentando lo spazio nella parte posteriore della gola e riducendo le possibilità di ostruzione durante il sonno.
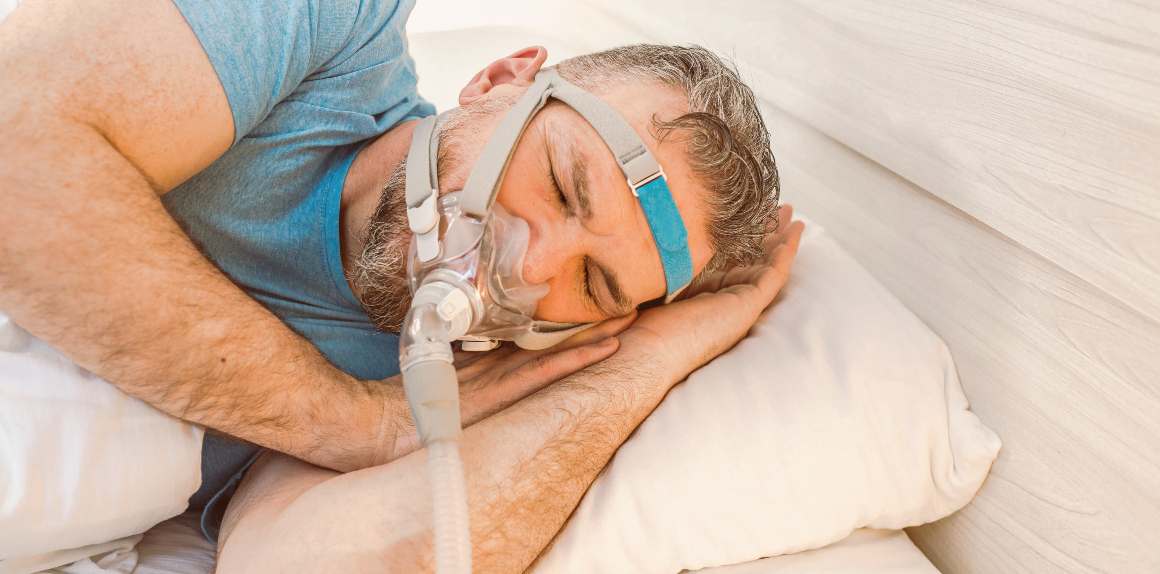
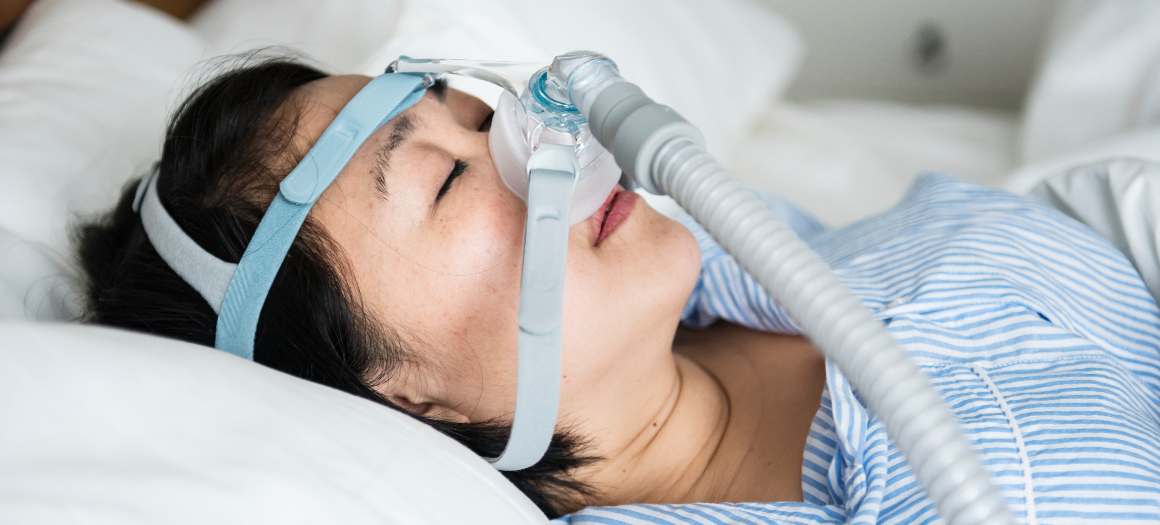
Terapia a pressione positiva continua delle vie aeree (CPAP)
Uno dei trattamenti più efficaci per l'apnea ostruttiva del sonno è la terapia a pressione positiva continua delle vie aeree (CPAP). Questo metodo prevede l'utilizzo di una macchina che eroga un flusso d'aria continuo attraverso una maschera indossata sul naso o sulla bocca durante il sonno, garantendo un'apertura delle vie respiratorie e prevenendo le interruzioni della respirazione. È stato dimostrato che la CPAP non solo migliora la qualità della vita, ma riduce anche le complicanze sanitarie a lungo termine associate all'apnea notturna cronica non trattata.
Come funziona la CPAP per il trattamento dell'apnea del sonno
La funzione principale delle macchine CPAP è quella di fornire una pressione d'aria positiva nelle vie aeree superiori, evitando che collassino durante il sonno. L'apparecchio comprende un motore per creare aria pressurizzata, tubi di collegamento tra il motore e la maschera e un copriviso ergonomico progettato per adattarsi saldamente al naso o alla bocca. Quando inspira indossando l'apparecchio, questo fornisce una pressione sufficiente per evitare che i muscoli della gola si rilassino troppo e blocchino il flusso d'aria.
Benefici ed efficacia
- Migliore qualità del sonno: Mantenendo le vie respiratorie aperte per tutta la notte, gli utenti della CPAP spesso sperimentano meno risvegli dovuti a interruzioni della respirazione e riferiscono una migliore qualità generale del sonno.
- Aumenta la vigilanza diurna: Con notti più riposanti, aumenta la vigilanza diurna e si riduce l'eccessiva sonnolenza diurna, entrambi sintomi comuni a chi soffre di apnea notturna non trattata.
- Abbassa la pressione sanguigna: alcuni studi hanno dimostrato che l'uso costante della CPAP può aiutare a ridurre i livelli di pressione sanguigna nei soggetti con ipertensione correlata alla loro condizione di apnea notturna(fonte).
- Riduzione dei rischi cardiovascolari: Come già detto, l'apnea del sonno non trattata può portare a varie malattie cardiovascolari. È stato dimostrato che la terapia con CPAP riduce il rischio di insufficienza cardiaca e altre complicazioni, gestendo efficacemente la respirazione disturbata dal sonno.
- Sollievo dal mal di testa mattutino: Molte persone con apnea del sonno spesso soffrono di mal di testa mattutino a causa dei bassi livelli di ossigeno durante il sonno. L'uso regolare di una macchina CPAP può aiutare ad alleviare questo sintomo, in quanto assicura un flusso d'aria adeguato durante la notte.
Per ottenere la massima efficacia, gli utenti della CPAP devono collaborare con i loro fornitori di assistenza sanitaria per garantire un uso corretto del dispositivo e di qualsiasi terapia aggiuntiva. Ciò include la pulizia e la manutenzione regolare dell'apparecchiatura, la regolazione delle impostazioni di pressione, se necessario, e la garanzia di un adattamento confortevole per un'aderenza ottimale. Inoltre, alcuni individui possono trarre beneficio da terapie supplementari, come cambiamenti dello stile di vita o apparecchi orali, in combinazione con il loro piano di trattamento CPAP (fonte). Adottando queste misure per una gestione efficace dell'apnea del sonno attraverso dispositivi di pressione positiva continua delle vie aeree, come le macchine CPAP nasali o le opzioni di maschere a pieno facciale, i pazienti possono migliorare in modo significativo la loro qualità di vita e i risultati complessivi della salute.
Interventi per la perdita di peso per i pazienti diabetici con OSA
I pazienti diabetici sono spesso affetti da OSA e gli interventi di perdita di peso possono essere un mezzo efficace per gestirla. Uno dei modi più efficaci per gestire l'OSA in queste persone è l'intervento di perdita di peso. Questo articolo parlerà del valore di perdere chili nel trattamento dell'OSA e fornirà suggerimenti per un controllo del peso efficace.
Importanza della perdita di peso nel trattamento dell'OSA
Glistudi hanno dimostrato che l'obesità è un importante fattore di rischio per lo sviluppo dell'apnea ostruttiva del sonno, in quanto l'eccesso di grasso corporeo può causare l'ostruzione delle vie aeree durante il sonno. Perdere peso non solo aiuta ad alleviare i sintomi associati all'OSA, ma migliora anche la salute cardiovascolare e riduce il rischio di altre complicazioni legate al diabete.
- Perdere solo il 10% del peso corporeo può portare a miglioramenti significativi sia della sonnolenza diurna che dei disturbi respiratori notturni causati dall'apnea ostruttiva del sonno.
- Uno studio pubblicato sulla rivista Sleep Medicine Reviews ha rilevato che perdere almeno il 15% del peso corporeo iniziale ha portato a un miglioramento o addirittura a una risoluzione completa dei casi di apnea ostruttiva del sonno da lievi a moderati.
- Oltre a migliorare la funzione respiratoria durante il sonno, il raggiungimento di un IMC sano è stato collegato a un migliore controllo glicemico, essenziale per gestire efficacemente il diabete.
Strategie per una gestione del peso di successo
Per ottenere risultati duraturi quando si tratta di perdere i chili in eccesso, è fondamentale adottare cambiamenti sostenibili nello stile di vita. Ecco alcune strategie basate sull'evidenza che i pazienti diabetici con apnea ostruttiva del sonno dovrebbero prendere in considerazione:
- Modifiche alla dieta: Consumare una dieta equilibrata ricca di cereali integrali, proteine magre, frutta e verdura è fondamentale per la perdita di peso. I pazienti diabetici devono anche prestare molta attenzione alle dimensioni delle porzioni e all'assunzione di carboidrati per mantenere livelli ottimali di zucchero nel sangue.
- Attività fisica: L'esercizio fisico regolare non solo favorisce la perdita di peso, ma può anche aiutare a migliorare la qualità del sonno. L'American Heart Association raccomanda almeno 150 minuti di attività aerobica di intensità moderata o 75 minuti di attività aerobica di intensità vigorosa alla settimana per gli adulti.
- Igiene del sonno: Stabilire un programma di sonno coerente e creare un ambiente favorevole al sonno ristoratore può aiutare ad alleviare i sintomi associati all'apnea ostruttiva del sonno. Questo include evitare la caffeina e l'alcol prima di andare a letto, mantenere la camera da letto fresca e buia e rimuovere i dispositivi elettronici dalla zona notte.
- Chirurgia bariatrica: Nei casi in cui i cambiamenti dello stile di vita da soli non sono sufficienti per ottenere una perdita di peso significativa, si può prendere in considerazione l'opzione della chirurgia bariatrica. Dopo aver valutato il suo IMC, la gravità dell'OSA e le comorbidità come le malattie cardiache o l'ipertensione, potrebbe essere necessario considerare la chirurgia bariatrica come un'opzione.
L'integrazione di queste strategie nella vita quotidiana può essere di grande beneficio per i pazienti diabetici che soffrono di apnea ostruttiva del sonno, promuovendo una perdita di peso sostenibile che porta a risultati migliori per la salute in generale.
L'impatto dell'apnea ostruttiva del sonno sulla salute cardiovascolare
L'apnea ostruttiva del sonno (OSA) non trattata o gestita in modo inadeguato può portare a ipertensione, ictus, insufficienza cardiaca e altre complicazioni cardiovascolari. La diagnosi precoce e il trattamento appropriato sono essenziali per ridurre questi rischi e migliorare la qualità di vita complessiva delle persone colpite.
Il collegamento tra ipertensione e apnea ostruttiva del sonno
Laricerca ha dimostrato che esiste un forte legame tra l'OSA e lo sviluppo dell'ipertensione. Quando la respirazione si interrompe durante un episodio di apnea notturna, i livelli di ossigeno nel sangue si abbassano notevolmente. Questo innesca una risposta di stress nell'organismo che porta ad un aumento della produzione di adrenalina e cortisolo, ormoni noti per alzare la pressione sanguigna. Inoltre, gli episodi ripetuti di bassi livelli di ossigeno causano un'infiammazione dei vasi sanguigni, che contribuisce ulteriormente all'aumento della pressione sanguigna.
- Prevalenza: Gli studi hanno rilevato che fino al 50% delle persone con OSA soffre anche di ipertensione.
- Fattori di rischio: L'obesità è un fattore di rischio importante per entrambe le patologie; tuttavia, anche fattori come l'età, il sesso, la storia familiare e le abitudini di vita giocano un ruolo nello sviluppo di queste patologie.
- Benefici del trattamento: Una gestione efficace dell'OSA attraverso la terapia con pressione positiva continua delle vie aeree (CPAP) o altri trattamenti può aiutare a ridurre la pressione alta in molti casi.
Riduzione del rischio cardiovascolare attraverso una gestione adeguata
Oltre all'ipertensione, l'OSA non trattata è stata collegata a diverse malattie cardiovascolari, tra cui la malattia coronarica (CAD), l'insufficienza cardiaca e l'ictus. I ripetuti episodi di bassi livelli di ossigeno durante il sonno possono danneggiare il rivestimento dei vasi sanguigni, portando all'accumulo di placche nelle arterie (aterosclerosi) e aumentando il rischio di CAD.
Inoltre, l'OSA non trattata è stata associata a un aumento del rischio di sviluppare la fibrillazione atriale, un tipo di battito cardiaco irregolare che può portare a insufficienza cardiaca o ictus se non viene gestito. La fibrillazione atriale si verifica quando c'è un'attività elettrica disorganizzata all'interno delle camere superiori (atri) del cuore, che le fa fremere invece di contrarsi in modo efficace.
Per ridurre i rischi cardiovascolari associati all'apnea ostruttiva del sonno:
- Cercare una diagnosi precoce: se sospetta di avere l'OSA a causa di sintomi come il forte russare, la mancanza d'aria durante il sonno o l'eccessiva sonnolenza diurna, si rivolga al suo medico per una valutazione adeguata.
- Aderire ai piani di trattamento: Seguire le raccomandazioni del suo medico in merito alla terapia CPAP o ad altri trattamenti prescritti per gestire la sua condizione.
- Mantenere uno stile di vita sano: L'adozione di abitudini come l'esercizio fisico regolare, il mantenimento di una dieta equilibrata e l'evitare l'uso di tabacco possono contribuire a migliorare sia la gravità dell'OSA che la salute cardiovascolare generale.
Domande frequenti in relazione all'Apnea Ostruttiva del Sonno
A cosa è comunemente associata l'apnea ostruttiva del sonno?
Altri fattori sono l'età, la storia familiare, il consumo di alcol, il fumo e alcune condizioni mediche come l'ipotiroidismo o l'acromegalia. Per saperne di più sui fattori di rischio dell'OSA, clicchi qui.
Che cos'è il diario dell'apnea ostruttiva del sonno?
Una rivista sull'apnea ostruttiva del sonno si riferisce a una pubblicazione scientifica che si concentra sulla ricerca relativa all'OSA. Queste riviste pubblicano studi che esplorano cause, sintomi, trattamenti e strategie di prevenzione per questa condizione. Esempi di tali pubblicazioni sono il Journal of Clinical Sleep Medicine e Sleep & Breathing. Per saperne di più sull'OSA, clicchi qui.
Qual è l'aspettativa di vita di una persona con apnea del sonno?
L'aspettativa di vita di una persona con apnea del sonno non trattata può ridursi a causa dell'aumento del rischio di malattie cardiovascolari, ictus e altre complicazioni di salute. Tuttavia, una diagnosi precoce e un trattamento adeguato possono migliorare significativamente la qualità della vita e ridurre questi rischi. È fondamentale consultare un professionista sanitario se sospetta di avere l'OSA. Per saperne di più sui rischi per la salute associati all'OSA, clicchi qui.
Si può invertire l'apnea ostruttiva del sonno?
In alcuni casi, sì - i cambiamenti nello stile di vita, come la perdita di peso attraverso la modifica della dieta o l'esercizio fisico, possono aiutare a far regredire l'OSA da lieve a moderata, riducendo l'ostruzione delle vie aeree causata dall'eccesso di tessuto adiposo nella zona della gola(fonte). Nei casi più gravi, possono essere necessari interventi medici come la terapia CPAP o gli apparecchi orali per gestire efficacemente la condizione. Per saperne di più sulle opzioni di trattamento dell'OSA, clicchi qui.
Apnea ostruttiva del sonno (OSA)
Questo può portare a una serie di sintomi, tra cui:
- Eccessiva sonnolenza diurna
- Mal di testa mattutino
- Difficoltà di concentrazione
- Problemi di memoria
- Depressione
L'OSA viene diagnosticata attraverso uno studio del sonno, che può essere effettuato in un centro del sonno o attraverso un test dell'apnea del sonno a domicilio. Per saperne di più sulla diagnosi dell'OSA, clicchi qui.
Fattori di rischio dell'OSA
L'OSA è associata a una serie di fattori di rischio, tra cui:
- Obesità
- Età
- Storia della famiglia
- Consumo di alcol
- Il fumo
- Alcune condizioni mediche come l'ipotiroidismo o l'acromegalia
È importante essere consapevoli di questi fattori di rischio e consultare un professionista sanitario se sospetta di avere l'OSA. Per saperne di più sull'OSA, clicchi qui.
Rischi per la salute associati all'OSA
L'OSA non trattata può portare a una serie di complicazioni per la salute, tra cui:
- Malattie cardiovascolari
- Ictus
- Insufficienza cardiaca
- Pressione sanguigna alta
- Diabete di tipo 2
Una diagnosi precoce e un trattamento adeguato possono ridurre significativamente questi rischi. Per saperne di più sulle opzioni di trattamento dell'OSA, clicchi qui.
Diagnosi di OSA
L'OSA viene diagnosticata attraverso uno studio del sonno, che può essere effettuato in un centro del sonno o attraverso un test dell'apnea del sonno a domicilio. Durante uno studio del sonno, vengono misurati vari parametri, tra cui:
- Indice di apnea-ipopnea (AHI)
- Livelli di saturazione dell'ossigeno
- Frequenza cardiaca
- Sforzo respiratorio
In base ai risultati dello studio del sonno, un professionista sanitario può determinare la gravità dell'OSA e raccomandare le opzioni di trattamento appropriate. Per saperne di più sulle opzioni di trattamento dell'OSA, clicchi qui.
Opzioni di trattamento dell'OSA
Le opzioni di trattamento dell'OSA includono:
- Modifiche dello stile di vita (ad esempio, perdita di peso, esercizio fisico)
- Terapia a pressione positiva delle vie aeree (PAP) (ad esempio, CPAP nasale)
- Apparecchi orali
- Chirurgia
L'opzione di trattamento più appropriata dipende dalla gravità dell'OSA e da altri fattori individuali.














